Histiocytofibrome
Un histiocytofibrome est une tumeur bénigne sous-cutanée (dermohypodermique) fréquente chez l'adulte alors que le xanthogranulome juvénile survient chez l'enfant.
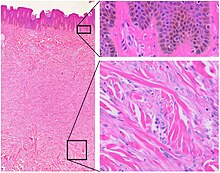

L’HCF est une tumeur majoritairement bénigne, mais certaines formes morphologiques particulières peuvent présenter des récidives locales, donner des métastases ganglionnaires et viscérales, et provoquer exceptionnellement des décès[1].
Autres noms modifier
L’histiocytofibrome est connu sous de nombreux noms : histiocytofibrome dermique, dendrocytome dermique[2], dermatofibrome[3], dermatofibrome fibreux, histiocytome fibreux[3], fibrome simplex[2], fibrose sous-épidermique nodulaire[2], et hémangiome sclérosant[2]).
Signes et symptômes modifier
Les histiocytofibromes[4] sont des papules solitaires dures à croissance lente (bosses arrondies) qui peuvent apparaître dans une variété de couleurs, généralement brunâtres à bronzées ; elles sont souvent surélevées ou pédiculées. Un histiocytofibrome est associé au signe de Fitzpatrick (en) ; en appliquant une pression latérale, on obtient une dépression centrale du dermatofibrome. Bien que les dermatofibromes typiques ne causent que peu ou pas d'inconfort, des démangeaisons et une sensibilité peuvent survenir. Les dermatofibromes peuvent être trouvés n'importe où sur le corps, mais le plus souvent, ils se trouvent sur les membres surtout les membres inférieurs[5]. Ils surviennent plus souvent chez les femmes ; le ratio homme/femme est d'environ 1:4[6]. Le groupe d'âge dans lequel ils surviennent le plus souvent est de 20 à 45 ans.
Il semblerait que les histiocytofibromes se forment en réaction à des blessures antérieures telles que des piqûres d'insectes ou des piqûres d'épines[5] ,[6]. Ils sont composés de collagène désordonné déposé par les fibroblastes. Les dermatofibromes sont classés comme des lésions cutanées bénignes, c’est-à-dire inoffensives, bien qu'ils puissent être confondus avec une variété de tumeurs sous-cutanées[7]. Les histiocytofibromes pénétrant profondément peuvent être difficiles à distinguer, même histologiquement, des tumeurs fibrohistocytaires malignes rares ou du dermatofibrosarcome de Darier-Ferrand[8],[9].
Les histiocytofibromes ont généralement une fossette en leur centre[10].
Voir aussi modifier
Notes et références modifier
- Leona A. Doyle et Christopher D.M. Fletcher, « Metastasizing “Benign” Cutaneous Fibrous Histiocytoma », American Journal of Surgical Pathology, vol. 37, no 4, , p. 484–495 (ISSN 0147-5185, DOI 10.1097/pas.0b013e31827070d4, lire en ligne, consulté le ).
- Rapini, Ronald P., Bolognia, Jean L. et Jorizzo, Joseph L., Dermatology: 2-Volume Set, St. Louis, Mosby, (ISBN 978-1-4160-2999-1)[page à préciser].
- Freedberg et al., Fitzpatrick's Dermatology in General Medicine, McGraw-Hill, , 6th éd. (ISBN 978-0-07-138076-8), p. 668.
- (en) « Dermatofibroma | Genetic and Rare Diseases Information Center (GARD) – an NCATS Program », sur rarediseases.info.nih.gov (consulté le ).
- « Histiocytofibrome », sur Dictionnaire médical de l'Académie de Médecine, (consulté le ).
- Dermatofibroma.
- Kyu Dong Jung, Dong-Youn Lee, Joo-Heung Lee, Jun-Mo Yang et Eil-Soo Lee, « Subcutaneous Dermatofibroma », Annals of Dermatology, vol. 23, no 2, , p. 254–7 (PMID 21747634, PMCID 3130878, DOI 10.5021/ad.2011.23.2.254).
- « Darier-Ferrand (dermatofibrosarcome de) », sur Dictionnaire médical de l'Académie de Médecine, (consulté le ).
- A. J. Hanly, M Jordà, G. W. Elgart, E Badiavas, M Nassiri et M Nadji, « High proliferative activity excludes dermatofibroma: Report of the utility of MIB-1 in the differential diagnosis of selected fibrohistiocytic tumors », Archives of Pathology & Laboratory Medicine, vol. 130, no 6, , p. 831–4 (PMID 16740036, DOI 10.5858/2006-130-831-HPAEDR).
- (en) Katharine Boursicot, Oxford Assess and Progress: Clinical Specialties, Oxford University Press, (ISBN 9780199657582), p. 249.